
百日咳又名「雞咳」,由百日咳博德氏桿菌所引致。
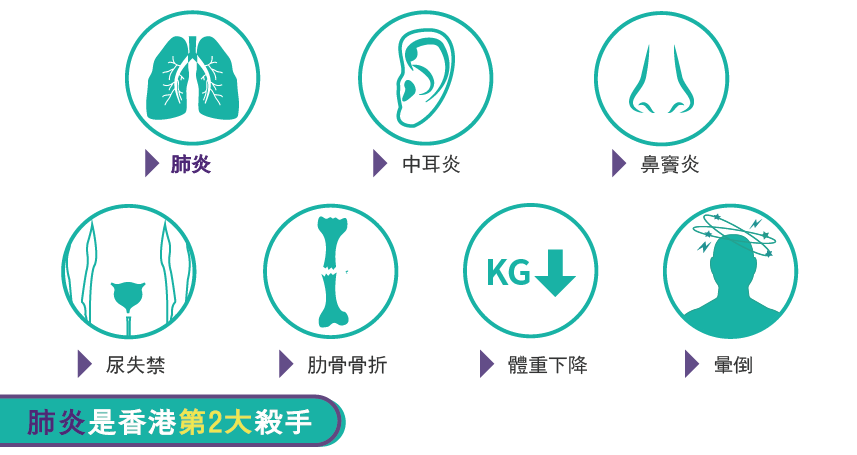
患者初時可能沒有特別病徵,只會流鼻水、打噴嚏、輕微發燒和咳嗽。但咳嗽會日益嚴重和加劇,妨礙病人飲食和呼吸。
成人患者平均咳嗽時間為5至12周。此外,細菌會令肺部受感染,嚴重者可導致抽搐及昏迷不醒。

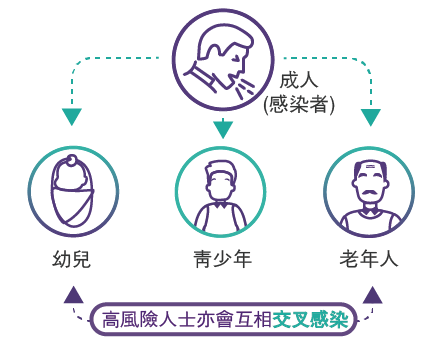
百日咳是一種十分隱藏並具殺傷力的疾病,細菌可透過直接接觸病人的飛沬而傳播。
成年患者可能完全沒有病徵,但仍具傳播細菌的風險。




疫苗名稱 |
Boostrix Vaccine |
藥廠 |
英國 GSK |
適合對象 |
4歲或以上 (男女均可); 孕婦懷孕第12至35週內接種 較高危人士:
嬰幼兒 |
有效預防 |
白喉、破傷風及百日咳 |
接種次數 |
每十年一針 |
副作用 |
最常見症狀包括疼痛,發紅和腫脹 |
不適宜注射 |
曾接種白喉、破傷風或百日咳疫苗之後出現嚴重過敏徵兆者 |
注意事項 |
請根據政府建議使用Boostrix |

完成測試後,有機會獲免費骨質密度檢查 (DEXA) 乙次 或 骨質密度檢查優惠券乙張
閣下資料將會用作此推廣活動聯絡用途,如因資料有誤而未能聯絡閣下,本公司一概不負上任何責任。